BAB
I
PENDAHULUAN
Latar Belakang
Rinosinusitis
kronis (RSK) adalah penyakit radang sinus dengan prevalensi yang dilaporkan 5%
di Kanada (Chen Y dkk, 2003, Joe SA dkk, 2008, Macdonald KI dkk, 2008). Prevalensi
tersebut meningkat sesuai usia dan lebih sering terjadi pada wanita, individu
dengan asma, individu dengan penyakit paru obstruktif kronik, dan individu
dengan riwayat alergi (Chen Y dkk, 2003). Penyakit ini memiliki efek yang besar
terhadap kualitas hidup pasien, dimana sebuah penelitian melaporkan bahwa status
kesehatan adalah serupa antara pasien dengan RSK dan orang-orang dengan kanker,
asma atau artritis (Macdonald KI dkk, 2008). Penelitian lain melaporkan bahwa fungsi
sosial lebih buruk dan nyeri tubuh yang lebih parah pada pasien RSK
dibandingkan dengan mereka yang angina, nyeri punggung, penyakit paru
obstruktif kronik atau gagal jantung kongestif (Gliklich RE dan Metson R,
1995). Tidak mengherankan, RSK menghabiskan sumber dana pengobatan kesehatan yang
besar. Pada tahun 2008, 12,5 juta kunjungan tugas dibuat untuk RSK di Amerika
Serikat (National Ambulatory Medical Care Survey, 2008). Data sebuah penelitian
pada tahun 2007 dari Medical Expenditure Panel Survey memperkirakan biaya pengobatan
kesehatan untuk RSK di Amerika Serikat yaitu $ 8,6 milyar per tahun (Bhattacharyya
N, 2011).
Meskipun
RSK adalah penyakit yang berbeda dengan rinosinusitis bakteri akut (ABRS), data
rekomendasi dari Kanada mengungkapkan bahwa kebiasaan pemberian resep dengan antibiotik
sebanding antara kedua jenis penyakit ini (Canadian Disease and Therapeutic
Index, 03/2003-03/2004). Terbitan terbaru Pedoman Kanada, (Desrosiers M dkk,
2011 dan Desrosiers M (Suppl 2), 2011) untuk mendiagnosa dan mengobati RSK
membantu menjelaskan tentang perkembangan pemahaman dan strategi pengobatan RSK.
Karena sifat kronis dari RSK, pasien dengan penyakit ini harus secara aktif
dikelola dan mendapat tindak lanjut secara teratur (Alan Kaplan, 2013).
Rinosinusitis
kronis (RSK) adalah suatu kondisi umum dengan implikasi sosial yang signifikan
yang disebabkan oleh karena hilangnya jam kerja. Denominator patofisiologis
umum untuk hampir semua bentuk RSK adalah peradangan, yang farmakoterapinya
luas tersedia. Sayangnya, tidak semua pasien sembuh atau mencapai kontrol dari
gejalanya bahkan dengan manajemen medis yang maksimal. Dalam kasus tersebut,
bedah sinus endoskopi fungsional (Functional Endoscopic Sinus Surgery/ FESS)
diperlukan. Modalitas manajemen, meskipun bervariasi, dapat bermanfaat pada pasien
yang patuh. Namun, adanya variabilitas yang signifikan dan kurangnya
standarisasi pedoman sehubungan dengan modalitas tersebut. Artikel ini mencoba
untuk memberi pembaca sebuah gambaran tentang metodologi pemeriksaan dan
pengobatan masalah THT yang ada di mana-mana ini (N.V Deepthi dkk, 2012).
Rinosinusitis
kronis (RSK) adalah salah satu dari penyakit otorinolaringologik yang paling
sering ditemui dalam praktek sehari-hari. Dengan demikian penyakit ini adalah
kondisi medis yang cukup umum, tetapi merupakan salah satu penyakit dimana
diagnosis dan prognosisnya tergantung pada gejala, tanda-tanda, penilaian
klinis dan evaluasi radiologis. Hal ini sering tidak sangat mudah; banyak
peneliti telah berusaha untuk mengkarakterisasi kondisi ini berdasarkan pada
berbagai faktor. Beberapa diantaranya adalah sebagai berikut: Skor gejala, skor
Computed Tomography, temuan endoskopi, temuan bedah, hasil kultur dan hasil
Histopatologi (N.V Deepthi dkk, 2012).
RSK
adalah sekelompok gangguan yang ditandai dengan peradangan pada mukosa hidung
dan sinus paranasal dengan durasi minimal 12 minggu berturut-turut. Selain itu,
osteitis pada tulang didasarnya dapat pula terjadi. Beberapa faktor, baik
intrinsik dan ekstrinsik berkontribusi pada perkembangan RSK (N.V Deepthi dkk,
2012).
Pendekatan
manajemen untuk pasien yang menunjukkan RSK yaitu dengan membentuk tahapan yang
logis dengan tujuan memaksimalkan manajemen medis dan meringankan gejalanya. Pada
keadaan kegagalan manajemen medis, bedah sinus endoskopi fungsional merupakan
modalitas bedah yang diterima secara luas saat ini (N.V Deepthi dkk, 2012).
BAB
II
PEMBAHASAN
2.1.Insiden
Rinosinusitis kronis
(RSK) adalah penyakit umum yang mempengaruhi lebih dari 30 juta orang secara
global setiap tahun dengan lebih dari 200.000 orang setiap tahunnya membutuhkan
intervensi atau perantara bedah (Murugappan Ramanathan dkk, 2007). Hal ini
dilaporkan lebih sering dibandingkan artritis atau hipertensi, yang
mempengaruhi antara 5% dan 15% dari populasi yang diteliti (Hopkins et al,
2009) menurut literatur
negara Barat. Penyakit ini adalah masalah umum yang memerlukan biaya tinggi
dalam hal perawatan kesehatan secara langsung seperti halnya pada hilangnya
produktivitas.
2.2.Definisi
Rinosinusitis adalah
sekelompok gangguan yang ditandai dengan peradangan pada mukosa hidung dan
sinus paranasal. Rinosinusitis kronis adalah sekelompok gangguan yang ditandai
dengan peradangan pada mukosa hidung dan sinus paranasal dengan durasi minimal 12
minggu berturut-turut (Benninger et al, 2003).
2.3.Faktor
Etiologi (Benninger et al, 2003)
a.
Faktor Host :
Faktor host sistemik
Alergi,
Imunodefisiensi, Genetik/ kongenital, Disfungsi mukosiliar, dll.
Faktor host lokal
Kelainan anatomis,
neoplasma dan disfungsi mukosiliar yang didapat.
b.
Lingkungan :
Mikroorganisme,
bahan kimia berbahaya, polutan, merokok, obat-obatan, dll.
c.
Faktor lain yang berhubungan :
Asma,
alergi, penyakit gigi, poliposis, fibrosis kistik, dan sindrom imunodefisiensi.
2.4.Patofisiologi
Rinosinusitis kronik
adalah sebuah penyakit inflamasi yang kompleks yang belum jelas dimengerti.
Dikemukakan bahwa kontribusi bakteri dalam menyebabkan penyakit menetap melalui
infeksi kronik, strain resisten antibiotik atau adanya biofilm bakteri. Namun, peran
dan kontribusi dari inflamasi berat, bakteri, jamur, mekanisme imunopatologi,
remodeling saluran napas, faktor kerentanan dan kontribusi lingkungan tetap
tidak jelas. Karena subtipe RSK timbul dengan mekanisme patogenik yang berbeda,
telah dibuktikan bahwa RSK menunjukkan sindrom gejala yang spesifik dari
penyakit yang nyata (Schleimer RP dkk, 2009).
Meskipun terdapat ketidakpastian
dalam hal patofisiologi, diketahui bahwa gambaran bakteri pada RSK berbeda dari
ABRS, dengan Staphylococcus aureus, Enterobacteriaceae spp, dan Pseudomonas spp
(terutama Pseudomonas aeruginosa) mendominasi daripada Streptococcus pneumoniae
dan Haemophilus infuenzae, yang merupakan patogen penting dalam ABRS. Namun,
peran bakteri pada RSK tidak pasti mengingat bahwa hanya sekitar setengah dari
pasien yang menjalani operasi RSK memiliki hasil kultur bakteri positif (Desrosiers
M dkk, 2007).
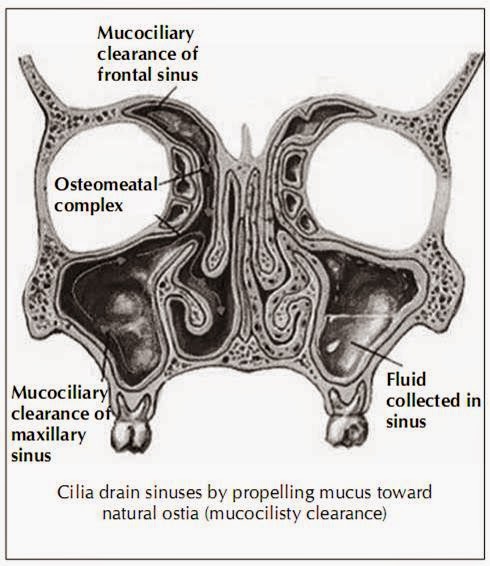
Patologi penting pada
RSK terdiri dari inadekuat atau terhambatnya drainase sinus paranasal (SPN)
yang menyebabkan stasis dan/ atau infeksi sekunder. Tempat yang terhambat
selalu daerah yang digambarkan sebagai “ostiomeatal kompleks” (OMK). Sistem
anatomi-fisiologis normal dari SPN yang berisi udara, mengalirkan cairan sekret
dan mukusnya melalui ostia kecil ke daerah yang relatif kecil pada dinding
lateral hidung (Gambar 1), dapat cenderung diserang dan juga secara mudah, oleh
sejumlah faktor host. Sebagian besar telah disebutkan dalam daftar sebelumnya.
Satu atau banyak dari mereka dapat berkontribusi untuk mengganggu baik anatomi
atau fisiologi dari sistem SPN.
Gambar
1.
Gambaran bagan dari kompleks ostiomeatal
dan klirens mukosiliar yang normal
2.5.Temuan
terbaru
Literatur Rinologis
telah menjelaskan keterlibatan komponen inflamasi yang signifikan yang sebagian
besar telah dikaitkan dengan sitokin dan sel-sel inflamasi yang dimediasi oleh
sistem imun yang adaptif. Makalah terbaru ini telah melibatkan antigen super staphylococcal,
biofilm bakteri dan kolonisasi jamur sebagai elemen kunci dari RSK (Cryer J
dkk, 2004).
2.6.Gambaran
klinis, standarisasi
Pada bulan Agustus
1996, American Academy of Otolaryngology-Head and Neck Surgery (AAOHNS)
mengadakan konvensi multi disiplin Rhinosinusitis Task Force (RSTF) untuk
menghadapi masalah-masalah yang sulit yang berkaitan dengan mendefinisikan,
pembagian dan penelitian tentang rinosinusitis (Cryer J, 2004). Artikel yang
dihasilkan "Adult Rhinosinusitis Defined," muncul pada tahun 1997 dan
disahkan oleh AAOHNS, American Academy of Allergy Otolaryngologic (AAOA), dan
American Rhinologic Society (ARS) (Alexandria, Virginia, August 17, 1996.
Otolaryngol Head Neck Surg 1997).
Artikel "Adult
Rhinosinusitis Defined" menggolongkan rinosinusitis menjadi 5 kategori
klinis terpisah : RSK akut, sub akut, kronis, akut berulang dan eksaserbasi
akut. Rinosinusitis akut adalah suatu kondisi klinis yang berlangsung kurang
dari 4 minggu; rinosinusitis subakut, lebih dari 4 minggu, tetapi kurang dari
12 minggu. Seperti yang dinyatakan sebelumnya, RSTF selanjutnya mendefinisikan
rinosinusitis kronis dengan yang berlangsung lebih dari 12 minggu (Lanza DC dan
Kennedy DW, 1997).
Gejala serta tanda mayor dan minor yang dijelaskan
RSTF dijelaskan pada Tabel 1.
Tabel
1.
Faktor yang berkaitan dengan diagnosis
rinosinusitis (memerlukan dua faktor mayor atau satu faktor mayor dan dua
faktor minor)
Faktor
Mayor
|
Faktor
Minor
|
Nyeri atau tekanan pada wajah (hal ini
saja tidak mendasari riwayat sugestif untuk rinosinusitis pada ketiadaan
gejala atau tanda hidung mayor lainnya)
|
Nyeri Kepala
|
Obstruksi atau sumbatan pada hidung
|
Demam (Semua yang non akut)
|
Kotoran atau purulensi hidung
|
Halitosis
|
Saluran postnasal yang berubah warna
|
Lelah
|
Hiposmia atau anosmia
|
Nyeri gigi
|
Purulensi pada rongga hidung saat
pemeriksaan
|
Batuk
|
Demam (pada sinusitis akut saja tidak
mendasari riwayat sugestif secara kuat untuk rinosinusitis pada ketiadaan
gejala atau tanda hidung mayor lainnya)
|
Nyeri, tekanan dan rasa penuh telinga
|
2.7.Diagnosis
Pedoman mengusulkan
perangkat mnemonic, CPODS (Congestion or fullness; facial Pain, pressure, or fullness; nasal
Obstruction or blockage; purulent anterior or posterior nasal Drainage; and Smell disorder) atau Sumbatan
atau rasa penuh, Nyeri wajah, tekanan atau rasa penuh; Obstruksi atau
penyumbatan hidung; Drainase hidung anterior atau posterior yang purulen dan gangguan
Pembauan, untuk membantu mengingat gejala penting dari RSK (Gambar 2) (Desrosiers
M dkk, 2011 dan Desrosiers M (Suppl 2), 2011). Diagnosis RSK membutuhkan adanya
minimal 2 gejala penting selama minimal 8 minggu, ditambah dokumentasi secara objektif
adanya inflamasi sinus dengan endoskopi atau Computed Tomography (CT), (Bousquet
J dkk, 2001; Fokkens W dkk, 2005; Lanza DCdan Kennedy DW, 1997; Meltzer EO dkk,
2004; Meltzer EO dkk, 2006; Rosenfeld RM dkk, 2007; Small P dkk, 2007) Baik
gejala atau temuan obyektif saja cukup untuk membuat diagnosis karena gejalanya
mirip dengan infeksi saluran pernapasan atas dan nyeri kepala migrain dan hasil
pencitraan positif dapat ditemukan pada orang yang sehat. Dengan demikian,
diagnosis memerlukan pemeriksaan fisik secara menyeluruh dan riwayat medis (Alan
Kaplan, 2013).
Untuk pemeriksaan
fisik, sebuah otoskop atau lampu kepala dan spekulum hidung, dapat memberikan
penyinaran yang cukup untuk memeriksa septum hidung, daerah meatus tengah dan
konka inferior. Suatu evaluasi yang sistematis pada daerah-daerah tersebut
harus dilakukan (Kotak 1). Endoskopi sinonasal harus dilakukan oleh seorang
otolaringologis untuk memastikan dugaan RSK. Penilaian ini memberikan
pemeriksaan inspeksi yang lebih menyeluruh dari rongga hidung dan sinus dan
memungkinkan deteksi polip stadium awal (Alan Kaplan, 2013).
Kotak 1.
Pemeriksaan fisik : dekongestan topikal
(misalnya oxymetazoline atau xylometazoline) dapat membantu dalam penggambaran
Evaluasi
secara sistemik pada septum hidung, daerah meatus tengah dan konka inferior
Mengidentifikasi
:
·
Ulserasi, ulserasi yang berdarah,
lapisan kulit yang mengering dan perforasi pada septum hidung
·
Obstruksi anatomik
·
Defleksi septal yang substansial
·
Gambaran yang tidak biasa dari
mukosa hidung
·
Warna dan kondisi yang tidak
biasa dari mukosa hidung (yang secara sehat adalah oranye kemerah-merahan dan
lembab)
·
Kekeringan atau hipersekresi dari
mukosa hidung
·
Hipertrofi konka
·
Adanya massa atau sekresi hidung
|
Tanda
penting yang menunjukkan rujukan
·
Lapisan kulit kering yang menetap
(pertimbangan dari kondisi lain seperti Wegener granulomatosis)
·
Permukaan yang ireguler
·
Daerah hemoragik yang difus
·
Malformasi vaskular ektasias
·
Perdarahan akibat trauma minor
|
Rinosinusitis kronis
dapat disubkategorikan menjadi RSK dengan polip hidung (CRSwNP) atau RSK tanpa
polip hidung (CRSsNP) (Meltzer EO dkk, 2006) (Gambar 2) (Desrosiers M dkk, 2011
dan Desrosiers M (Suppl 2), 2011).
Gambar
2.
Algoritma untuk penanganan dan
pengobatan RSK
Meskipun kedua subtipe
berbagi gejala yang serupa, telah dicatat bahwa hiposmia lebih sering pada
CRSwNP, sedangkan nyeri wajah, tekanan atau rasa penuh lebih sering dikaitkan
dengan CRSsNP (Alan Kaplan, 2013).
Peran pencitraan dan
uji lainnya: Dalam kasus CRSsNP, endoskopi dapat digunakan untuk
mendokumentasikan tanda-tanda inflamasi (misalnya, edema pada meatus tengah,
edema pada daerah etmoid atau perubahan warna mukus) dan purulen pada kompleks
ostiomeatal diperlukan untuk diagnosis. Sebagai alternatif, CT scan dapat
digunakan untuk memberikan bukti inflamasi. Ketika CT scan dilakukan, gambaran
coronal lebih disukai (Alan Kaplan, 2013).
Dalam kasus CRSwNP, dokumentasi
obyektif meliputi adanya polip yang dipastikan dengan endoskopi dan adanya
penyakit mukosa bilateral yang dipastikan dengan CT (Alan Kaplan, 2013).
Perlu diingat bahwa
pencitraan yang mengkonfirmasi rujukan untuk inflamasi pada RSK ditemukan pada
sampai dengan 42% dari individu yang asimtomatik (Bolger WE dkk, 1991; Flinn J
dkk, 1994). Untuk alasan ini, temuan obyektif saja tidak cukup untuk membuat
diagnosis RSK. Temuan harus didukung dengan gejala klinis (Alan Kaplan,
2013).
Pencitraan juga
diindikasikan untuk RSK yang tidak merespon manajemen medis maksimal. Dalam
kasus tersebut, CT Scan coronal nonkontras dari sinus diperlukan. Selain itu,
CT scan yang rinci mungkin diperlukan oleh seorang otolaringologis yang
merencanakan intervensi bedah (Alan Kaplan, 2013).
Kultur bakteri dari
pasien dengan RSK tidak diperlukan kecuali dalam situasi komplikasi serius
(misalnya, ekstensi intrakranial, infeksi orbital) atau untuk pasien dengan
sinusitis nosokomial. Dalam kasus ini, rujukan ke otolaringologis
direkomendasikan untuk kultur endoskopi pada meatus tengah. Hasilnya kemudian
dapat digunakan untuk membantu pengobatan langsung. Sinusitis jamur invasif,
sementara jarang pada populasi yang sehat, bisa mengancam jiwa dan harus
dipertimbangkan pada mereka yang immunocompromise; hal ini membutuhkan rujukan
mendesak untuk penilaian dan pengobatan (Alan Kaplan, 2013).
Diagnosa Alternatif:
Untuk pasien dengan RSK yang tidak memberi respon terhadap terapi medis,
kondisi lain harus dipertimbangkan, termasuk rinosinusitis jamur alergik,
rinosinusitis jamur invasif, rinitis alergika, rinitis nonalergika, rinitis
vasomotor, deformasi septum hidung, nyeri wajah atipikal, migrain atau nyeri
kepala, disfungsi sendi temporomandibular dan neuralgia trigeminal (Rosenfeld
RM dkk, 2007).
2.8.Langkah
Untuk Mendiagnosis RSK Untuk Perawatan Klinis Dewasa
a. Riwayat :
Durasi
penyakit dibatasi dengan gejala yang terus menerus selama > 12 minggu
berturut-turut atau > 12 minggu pada temuan fisik.
b. Pemeriksaan klinis :
Salah
satu dari tanda inflamasi berikut harus ada dan teridentifikasi dalam
hubungannya dengan gejala yang berlangsung terus menerus secara konsisten pada
RSK.
a. Drainese
hidung yang berubah warna yang timbul pada bagian hidung, polip nasal atau
pembengkakan polipoid seperti yang diidentifikasi pada pemeriksaan fisik, baik
dengan rinoskopi anterior pada hidung yang tersumbat atau dengan endoskopi
hidung. (Gambar 3)
Gambar
3.
Tampilan endoskopik hidung pada polip
meatus tengah kanan.
b. Edema
atau eritema pada meatus tengah atau bula etmoid yang diidentifikasi dengan
endoskopi hidung.
c. Eritema
generalisata atau lokal, edema, atau jaringan granulasi. Jika tidak melibatkan
meatus tengah atau bula etmoid, pencitraan radiologis diperlukan untuk
mengkonfirmasi diagnosis (kondisi rinologis kronis lain seperti rinitis alergik
dapat memiliki temuan tersebut dan karena itu hal tersebut tidak dapat
dikaitkan dengan rinosinusitis. Disarankan bahwa diagnosis rinosinusitis
membutuhkan konfirmasi radiologis dalam situasi seperti ini) (A.K. Devaiah,
2004).
c. Pemeriksaan :
Modalitas
pencitraan untuk mengkonfirmasikan diagnosis :
i.
Radiografi sinus secara polos—gambaran
Caldwell’s dan Water’s mengungkapkan :
a) Penebalan selaput lendir > 5 mm
b) Opasifikasi
lengkap satu atau lebih sinus
Gambar
4.
Gambaran Coronal dari Computed
tomography sinus paranasal menunjukkan opasifikasi dan penebalan mukosa difus
dari sinus maksilaris dan etmoid, kanan > kiri.
c) Air-fluid
level - lebih prediktif pada rinosinusitis akut, tetapi juga dapat dilihat pada
rinosinusitis kronis
(X-ray sinus polos tanpa
tanda-tanda yang meragukan yang tercantum dalam a, b, atau c tidak dianggap
diagnostik. Selain air-fluid level, radiografi sinus polos memiliki
sensitifitas dan spesifisitas yang rendah)
ii.
Computed Tomography (CT) scan menunjukkan
penebalan mukosa yang terisolasi atau difus, perubahan tulang dan air-fluid
level (Gambar 4). Ini adalah pemeriksaan
“gold standard” untuk RSK.
iii.
Magnetic Resonance Imaging (MRI) tidak
dianjurkan sebagai alternatif untuk CT untuk diagnosis rutin RSK karena sensitifitas
yang berlebihan dan kurangnya spesifisitas (Benninger et al, 2003).
d. Pemeriksaan Lain :
Sejumlah
tes lain yang mungkin penting untuk penyelidikan dan protokol individu meliputi
berikut ini :
§ Tes
alergi : Ada bukti yang baik bahwa kejadian RSK meningkat pada pasien dengan
alergi. Oleh karena itu tes alergi dengan Skin prick test atau IgE spesifik
atau RAST dapat diukur pada sebagian besar pemeriksaan.
§ Alat
hasil yang sah untuk mengukur kualitas hidup dan persepsi pasien terhadap
kecacatan.
§ Rinomanometri
dan rinometri akustik untuk mengukur secara obyektif patensi dan resistansi
hidung.
§ Tes
pembersihan mukosiliar termasuk metode sakarin atau radioisotop
§ Evaluasi
penciuman dengan tes ambang dan supra ambang yang valid.
§ Sitologi
hidung.
§ Evaluasi
laboratorium yang tepat untuk mendeteksi hal yang mendasari penyakit sistemik
terkait seperti pengukuran eosinofilia serum, kadar IgE, dan uji genetik.
e. Endoskopi Hidung :
Endoskop
yang paling umum digunakan adalah 4.0 mm, bidang kaku 30 derajat dan/ atau bidang
0 derajat. Pada orang dewasa dengan lubang hidung yang sempit atau pada
anak-anak, sebuah endoskop kaku 2.7 mm, 30 derajat atau nasofaringoskop
fleksibel mungkin lebih baik ditoleransi. Bidang 30 dan 45 derajat memberikan
penglihatan seperti berhadapan langsung dan
visualisasi miring.
Sebuah
endoskopi hidung yang terorganisir pada 3 jalur adalah metode yang secara umum
disetujui.
Jalur
yang pertama adalah sepanjang dasar hidung. Meatus inferior, Orifisium tuba
eustachius, Torus tubarius, lapisan adenoid dan seluruh nasofaring dapat
divisualisasikan. Sekret yang berasal dari OMC biasanya akan mengalir ke bawah
lubang tuba Eustachius, sedangkan yang berasal dari ethmoid posterior atau
sinus sphenoid akan lewat di atas torus tubarius.
Untuk
jalur yang kedua, endoskopi dimasukkan kembali diantara konka tengah dan bawah
dan dilanjutkan ke arah posterior. Bagian inferior dari konka tengah, meatus
tengah, fontanel dan ostia aksesori diperiksa. Resesus Spenoetmoidalis, konka
superior dan os spenoid yang normal juga dapat divisualisasikan.
Tampilan
jalur ketiga adalah dengan rotasi lateral endoskopi dibawah sisi posterior
konka tengah untuk mendapatkan akses ke daerah-daerah yang lebih dalam dari
meatus tengah, bula etmoidalis, hiatus semilunaris dan pintu masuk
infundibular. Ketika bidang ditarik, pandangan utama selanjutnya dari prosesus
uncinate dapat diperoleh.
Setelah
didiagnosis, cobalah untuk mendefinisikan keparahan RSK termasuk metode untuk
menilai gejala pasien. Di sini sekali lagi, berbagai kelompok studi hadir
dengan sistem evaluasi yang berbeda.
Kriteria
gejala Mayor dan Minor Rinosinusitis Task Force (Bradely DT dan Kountakis SE, 2005)
20
hal tes hasil sinonasal (SNOT20) (Basu S dkk, 2005)
Survei
Sinusitis Kronik (CSS) (Bradely DT, Kountakis SE, 2005)
Inventaris
Gejala Rinosinusitis (RSI) (Basu S dkk, 2005)
Kuesioner
Skor Analog Visual (VAS) (Neil Bhattacharyya, 2006)
Gambar
5.
Sebuah algoritma yang diperkirakan pada
kasus RSK dapat berupa sebagai berikut
2.9.Peran
dan relevansi dari pemeriksaan CT SPN
·
Untuk mengkonfirmasi diagnosis
rinosinusitis.
·
Untuk menilai keparahan kasus yang susah diatasi dengan terapi medis
sebelum operasi.
·
Untuk memberikan gambaran anatomi yang
teliti yang diperlukan untuk panduan bedah sinus endoskopi.
·
Untuk menilai respon terhadap intervensi
bedah (Gambar 4 a, b)
Sistem pengelompokan
Lund-Mackay, diajukan pada 1993, dipertimbangkan sebagai sistem pengelompokan
yang paling banyak di terima untuk RSK (Tabel 2).
Sistem
sinus
|
Kanan
|
Kiri
|
Maksilaris
|
0, 1 dan 2
|
0, 1 dan 2
|
Etmoidalis anterior
|
0, 1 dan 2
|
0, 1 dan 2
|
Etmoidalis posterior
|
0, 1 dan 2
|
0, 1 dan 2
|
Spenoidalis
|
0, 1 dan 2
|
0, 1 dan 2
|
Frontal
|
0, 1 dan 2
|
0, 1 dan 2
|
Kompleks ostiomeatal
|
0,
dan 2
|
0,
dan 2
|
Total poin untuk setiap sisi
|
0-12
|
0-12
|
Skoring : untuk semua
sistem sinus, kecuali kompleks ostiomeatal :
0 – tidak ada kelainan, 1 – opasifikasi parsial, 2 –
opasifikasi total
Untuk kompleks ostiomeatal
:
0 – tidak tersumbat, 2 – tersumbat
2.10.
Modalitas
pengobatan
Langkah pertama dalam
mengelola pasien dengan RSK melibatkan identifikasi dan penanganan faktor yang
berkontribusi (Kotak 2) (Schleimer RP dkk, 2009; Van Cauwenberge P dkk, 2006). Alergi
umumnya berkaitan dengan RSK yang tidak memberi respon terhadap pengobatan
(Emanuel IA dan Shah SB, 2000), dan uji alergi dapat mengidentifikasi pasien
yang gejalanya dapat sebagian merespon terhadap pengobatan alergi. Demikian
pula, pada kasus pengobatan RSK yang resisten, uji fungsi kekebalan tubuh dapat
mengungkapkan disfungsi seperti defisiensi imunoglobulin G (Chee L dkk, 2001;
Vanlerberghe L dkk, 2006).
Kotak
2. Faktor
yang mendukung perkembangan rinosinusitis kronik
·
Asma
·
Rinitis alergik
·
Fibrosis kistik
·
Disfungsi imun
·
Disfungsi siliar
·
Hilangnya ostia secara nyata
·
Kerusakan bersihan mukosiliar
·
Penyakit respirasi eksaserbasi
akibat asam asetilsalisilik
|
Disesuaikan dari Schleimer et al dan
Van cauwenberge et al.
|
Tujuan terapi adalah
untuk mengurangi gejala dan komplikasi dengan meminimalkan peradangan dan
mengendalikan komponen infeksius pada RSK. Terapi untuk RSK didasarkan pada
kortikosteroid intranasal (INCSs) dengan atau tanpa antibiotik, tergantung pada
ada atau tidak adanya gejala infeksi (Gambar 2) (Desrosiers M dkk, 2011; Desrosiers
M dkk (Suppl 2), 2011). Rinosinusitis kronis tanpa polip hidung sering
dikaitkan dengan infeksi bakteri, sehingga terapi awal meliputi INCSs dan
antibiotik. Karena terapi biasanya empiris, pusat pemilihan antibiotik pada
agen dengan spektrum luas yang menargetkan organisme Gram-negatif enterik, S
aureus, dan anaerob, serta yang jarang ditemui S pneumoniae, H infuenzae, dan
Moraxella catarrhalis. Dengan demikian, fluoroquinolones atau kombinasi
amoksisilin dan asam klavulanat direkomendasikan untuk pengobatan awal CRSsNP.
Selain itu, steroid oral jangka pendek harus dipertimbangkan untuk pasien
dengan gejala yang parah atau persisten (Alan Kaplan, 2013).
Terapi awal untuk CRSwNP
adalah INCSs, dengan penambahan steroid oral pada pasien simptomatik. Untuk
pasien dengan sensitivitas terhadap asam asetilsalisilat, uji antagonis
reseptor leukotrien perlu dipertimbangkan. Untuk pasien dengan CRSwNP dan
nyeri, dengan bukti purulensi, atau episode berulang dari sinusitis, infeksi
bakteri harus dicurigai dan antibiotik dimulai (diarahkan baik secara empiris
atau dengan kultur) (Alan Kaplan, 2013).
Steroid juga telah
ditemukan berguna dalam mengobati RSK. Untuk pasien dengan penyakit polipoid
yang parah yang tidak responsif terhadap terapi INCS, prednison jangka 2 minggu
(misalnya, 30 mg/ d selama 4 hari, kemudian dosis dikurangi 5 mg setiap 2 hari
selama 10 hari) mengurangi ukuran atau derajat polip, dengan INCSs kemudian
digunakan untuk mempertahankan perbaikan ini (Alobid I dkk, 2006; Benítez P
dkk, 2006; Patiar S dan Reece P, 2011). Prednison sistemik (misalnya, 30 mg/ d)
yang diberikan 5 hari sebelum dan 9 hari setelah operasi sinus endoskopik (ESS)
telah terbukti memberikan manfaat (Wright ED dan Agrawal S, 2007). Ketika
memberi resep steroid oral, dosis efektif secara minimal harus selalu digunakan
untuk mengurangi risiko kejadian efek samping yang serius (Fokkens W dkk,
2007). Selain itu, selalu diperlukan untuk mendokumentasikan pembicaraan dengan
pasien tentang risiko steroid sistemik untuk menghindari kemungkinan proses
pengadilan selama perjalanan pengobatan (Nash JJ dkk, 2011).
Bukti untuk terapi:
Kortikosteroid intranasal telah ditunjukkan untuk mengecilkan polip hidung dan
memperbaiki gejala hidung pada pasien dengan CRSwNP (Filiaci F dkk, 2000;
Jankowski R dkk, 2001; Small CB dkk, 2005; Stjärne P dkk, 2006; Mösges R dkk,
2006). Selain mengurangi ukuran polip, penelitian furoate mometasone telah
melaporkan perbaikan pada hidung tersumbat dan obstruksi hidung (Small CB dkk,
2005; Stjärne P dkk, 2006; Mösges R dkk, 2006), anterior rinorea, postnasal
drip dan hilangnya rasa pembauan (Small CB dkk, 2005). Demikian pula,
mengurangi ukuran polip dan perbaikan gejala telah dilaporkan dalam penelitian
budesonide dibandingkan plasebo (Filiaci F dkk, 2000; Jankowski R dkk, 2001).
Efisasi dari INCSs
dalam mengobati pasien dengan CRSsNP masih kurang jelas (Lund VJ dkk, 2004;
Parikh A dkk, 2001), terutama karena ukuran penelitian yang kecil dan
keterbatasan dalam desain penelitian. Karena tidak adanya efek samping jangka
panjang yang dilaporkan dengan INCS yang digunakan, obat ini dianjurkan untuk
pengobatan CRSsNP karena sifat anti-inflamasinya. Perannya dalam pengobatan
dapat berkembang sebagai uji klinis yang lebih ketat dalam menjelaskan
efisasinya pada populasi pasien ini (Alan Kaplan, 2013).
Tidak ada penelitian
plasebo-terkontrol yang tepat mengenai antibiotik dalam pengobatan RSK. Tingkat
pengobatan klinis dan pemberantasan bakteriologis adalah 58,6% dibandingkan
51,2% dan 88,9% dibandingkan 90,5% untuk ciprofloxacin dan amoxicilin-asam
klavulanat secara berturut (Legent F dkk, 1994), dan 65% dibandingkan 68% dan
95% dibandingkan 98% untuk amoxicilin-asam klavulanat dan cefuroxime (Namyslowski
G dkk, 2002). Namun, sensitivitas telah berubah sejak studi ini dilakukan.
Terapi tambahan:
Irigasi Saline ditunjukkan untuk memperbaiki gejala pada pasien dengan RSK
(Harvey R dkk, 2007). Meskipun tidak ada data yang tepat untuk mendukung penggunaan
mukolitik, antihistamin atau dekongestan pada RSK, agen ini secara teoritis
akan membantu memperbaiki gejala. Perlu diperingatkan bahwa penggunaan jangka
panjang dekongestan topikal harus dihindari untuk mencegah eksaserbasi RSK melalui
pengembangan rinitis medikamentosa (Graf P dkk, 1999). Terdapat keterbatasan
bukti bahwa pengubah leukotriene mengurangi gejala pada pasien dengan polip
hidung, menunjukkan obat ini dapat dipertimbangkan untuk beberapa pasien jika
sesuai (Parnes SM dan Chuma AV, 2000; Ulualp SO dkk, 1999).
Bedah: Bedah sinus
endoskopi disediakan untuk pasien dengan RSK yang tidak merespon terhadap
terapi medis. Bedah sinus endoskopi digunakan untuk menghilangkan mukosa yang
sakit, meringankan obstruksi dan mengembalikan ventilasi. Meskipun efisasi dari
ESS dalam jangka panjang telah diperdebatkan (Khalil HS dan Nunez DA, 2006),
penelitian melaporkan peningkatan substansial dalam kualitas hidup pasien (Durr
DG dan Desrosiers M, 2003; Smith TL dkk, 2005; Macdonald KI dkk, 2009). Ketika
mempertimbangkan operasi, risiko jangka panjang steroid oral dan antibiotik
harus dipertimbangkan terhadap risiko komplikasi yang cukup besar dari ESS,
seperti yang baru-baru ini dilaporkan 1%
(Ramakrishnan VR dkk, 2012). Penelitian lain melaporkan tingkat komplikasi
keseluruhan 5,8% setelah ESS, dengan 0,1% merupakan komplikasi yang substansial
(Asaka D dkk, 2012).
Di antara kasus RSK
yang terbukti sulit untuk disembuhkan menggunakan manajemen medis saja,
kebanyakan pasien memiliki kombinasi faktor patofisiologis dan anatomi yang
mendukung inflamasi kronis dan adanya bakteri (Evans KL, 1998). Rujukan ke
otolaringologis diperlukan untuk mengevaluasi ESS yang mungkin dan mencoba
terapi medis maksimal (jika belum diberikan). Jika operasi dilanjutkan, terapi
medis yang tepat sebelum dan setelah operasi sangat penting untuk memastikan
keberhasilan dan harus dipesan oleh dokter bedah. Penggunaan steroid sistemik
pra operasi dan pasca operasi telah terbukti menghasilkan rongga sinus yang
lebih sehat secara klinis dibandingkan dengan pasien yang tidak menerima
prednison dalam periode perioperatif (Wright ED dan Agrawal S, 2007).
Perawatan pasca operasi
untuk pasien ESS bervariasi antara dokter bedah (Portela RA dkk, 2012; Sindwani
R dkk, 2003). Penggunaan antibiotik segera setelah operasi, irigasi saline dan
debridement di ruang kerja secara relatif konsisten terhadap pendekatan
pasca-ESS (Portela RA dkk, 2012). Nyeri berat, demam atau onset baru sekresi
berwarna memerlukan rujukan segera ke dokter bedah operasi. Untuk pengelolaan
jangka panjang setelah ESS, irigasi saline dianjurkan dan INCSs merupakan
pilihan. Kortikosteroid intranasal setelah ESS telah menunjukkan efisasi pada pasien
dengan RSK. Dalam sebuah penelitian pada pasien dengan alergi dan RSK, 85% dari
mereka yang menerima budesonide dilaporkan terjadi perbaikan gejala (Lavigne F
dkk, 2002). Penelitian lain pada pasien dengan CRSwNP dilaporkan tingkat
keberhasilan 89% (yaitu, sehubungan dengan risiko kegagalan) 5 tahun setelah
ESS (Rowe-Jones JM dkk, 2005). Namun, penelitian lain melaporkan tingkat yang
sama dari kekambukan polip kekambuhan pada 1 tahun dengan atau tanpa penggunaan
INCS (Dijkstra MD dkk, 2004). Dalam penelitian lain, waktu untuk kambuh
(didefinisikan sebagai peningkatan 1 poin pada skala sistem skoring polip 0
sampai 6 poin) lebih panjang untuk pasien yang menerima INCS dibandingkan
dengan plasebo setelah ESS ( 175 hari vs 125 hari, P = 0,049) (Stjärne P dkk,
2009).
Peran dokter keluarga.
Dokter keluarga memainkan peran penting dalam pengelolaan pasien dengan RSK.
Pemantauan untuk eksaserbasi akut dari RSK, mengarahkan terapi bila diperlukan,
menyediakan tambahan spesialis rujukan dan pengujian pada saat yang tepat,
memberikan pendidikan dan dukungan kepada pasien dan berinteraksi dengan
spesialis lain sebagai bagian dari tim pengobatan klinis dapat membantu
meningkatkan kehidupan pasien dengan penyakit kronis. Pasien dengan RSK harus
dianjurkan untuk menghindari pemicu alergi, lingkungan yang mungkin menjadi
tempat paparan agen infeksi (misalnya, pusat hari peduli, pusat kesehatan),
merokok, dan eksaserbasi akut. Dokter harus memonitor pasiennya yang mengalami
asma, RSK mukosa leukosit eosinofilik atau dengan jumlah leukosit eosinofilik
yang tinggi, karena mereka beresiko terhadap kekambuhan (Matsuwaki Y dkk,
2008). Rujukan ke otolaringologis harus dilakukan untuk mengkonfirmasi
diagnosis, untuk memperoleh kultur endoskopi untuk secara langsung mengarahkan terapi
medis, dan untuk mengatasi dan mencegah komplikasi (Kotak 3).
Kotak
3. Indikasi
untuk merujuk : bukti grade D (berdasarkan persetujuan ahli) dan rekomendasi
kuat
Rujukan
mendesak
·
Gejala berat dari nyeri atau
bengkak dari sinus
·
Pasien immunocompromise
·
Dugaan sinusitis jamur invasif
|
Rujukan
·
Kegagalan terapi medis maksimal
(tindakan menghindari alergen, steroid topikal, irigasi hidung, antibiotik
sistemik)
·
Mengalami 4 atau lebih infeksi
sinus per tahun
|
Terapi medis (Metson R
dkk, 1997).
·
Pengobatan mutlak
Menghindari
alergen atau iritan, 3 minggu sediaan kultur yang tepat atau antibiotik
spektrum luas dan 8 minggu sediaan spray steroid hidung yang topikal
·
Pengobatan Suportif
Dekongestan
sistemik, Antihistamin dan kortikosteroid sistemik yang ditapering.
2.11.
Peran
dan relevansi dari bedah sinus ekdoskopik
Pada pasien yang gagal
dengan manajemen medis, bedah sinus endoskopi fungsional (FESS) telah terbukti
dan diterima secara luas untuk memberikan peningkatan dalam menghilangkan
gejala dan kualitas hidup yang lebih baik. Meskipun ada beberapa kontroversi
mengenai teknik bedah terbaik atau yang paling tepat untuk mengobati pasien
dengan RSK dengan poliposis (CRSwP) sebagian besar ahli bedah akan
merekomendasikan agar pasien menjalani polipektomi, etmoidektomi lengkap dan
antrostomi meatus tengah dengan atau tanpa sinusotomi frontal atau
spenoidotomi.
Anatomi bedah
Dari semua sinus
paranasal, sinus etmoid adalah yang paling kompleks dan tepat disebut sebagai
sebuah labirin. Etmoid mencapai ukuran dewasa pada usia dua belas tahun. Namun,
ketika infeksi menyebar dari daerah ostiomeatal yang melibatkan maksila dan
sinus frontal, hal ini menjadi gejala dan perubahan rontgenografik pada sinus
yang terakhir ini mendominasi. Dengan demikian ahli bedah dapat berusaha untuk memperbaiki
perubahan patologis sekunder ketika menghadapi masalah yang mendasar pada
kompleks ostiomeatal.
Pengenalan Bedah Sinus
Endoskopi Fungsional oleh Messerklinger dan Wigand secara umum mengubah cara
pengobatan sinusitis para Ahli THT (Proctor DF, 1982). Tujuan bedah sinus
endoskopi fungsional adalah untuk membangun kembali ventilasi dan bersihan
mukosiliar pada sinus. Hal ini dicapai dengan menghilangkan penyakit pada
daerah kunci dari etmoid anterior dan meatus tengah. Konka tengah dipertahankan
dan spenoetmoidektomi dilakukan. Teknik ini memungkinkan untuk visualisasi yang
sangat baik, sementara menyebabkan perdarahan yang minimal dan morbiditas yang
rendah (Raju Polavaram dkk, 2004).
Pada tahun 1978
Messerklinger memperkenalkan konsep bedah sinus endoskopi fungsional
berdasarkan pengamatan endoskopi dan dokumentasi anatomi dan patologi di daerah
meatus tengah dan bersihan mukosiliar sinus pada mukosa normal dan penyakit
(Stammberger H dan Micheal Hawke). Pada tahun 1980 Stammberger menerbitkan
serangkaian makalah tentang FESS.
Prinsip dari teknik ini
adalah reseksi terbatas jaringan inflamasi atau defek anatomi yang mengganggu
bersihan mukosiliar normal dan mengakibatkan peradangan persisten lokal.
Secara rutin dilakukan
langkah-langkah FESS untuk CRS w/wo Polip akan mencakup :
Uncinectomi
:
menghilangkan potongan berbentuk koma pada tulang di tepi anterior meatus
tengah.
Infundibulotomi
:
memasuki ruang sempit hanya pada anterior dari sel udara ethmoid
Etmoidektomi
:
eksentrasi anterior penyakit, sel-sel udara ethmoid tengah dan posterior.
Spenoidotomi
: membuka sinus sphenoid untuk
membersihkan penyakit didalamnya dan pelebaran ostium normal.
Antrostomi
meatus tengah : pelebaran ostium normal dari antrum
maksila dan membersihkan penyakit di dalamnya
Pembersihan
resesus frontal dan sinus : identifikasi yang cermat dan
pembersihan area ostium sinus frontal untuk memastikan drainase sinus didalam
hidung
Gambar
6.
a dan b
2.12.
Kemajuan
terbaru
Peran berbagai mediator
inflamasi CD3, CD25, IFN-r, TGF-B, IL-1, MMP dalam patogenesis RSK dan oleh
karena itu peran untuk terapi bertarget mendapatkan perhatian (Messerklinger W,
1978).
Ramanathan et al
mendemonstrasikan IL-22R1 mRNA dan ekspresi protein sel epitel hidung.
Kegagalan terapi medis dan bedah pada CRSwNP berhubungan dengan penurunan
secara signifikan ekspresi IL-22R118.
Penelitian telah
menunjukkan peran deteksi biofilm dalam karakterisasi RSK. BacLight/ mikroskop
laser pemindaian confocal (CSLM) dan hibridisasi in situ flouresensi (FISH)/
CSLM adalah tekhnik yang melengkapi untuk deteksi biofilm pada spesimen mukosa
sinus pada pasien RSK (Andrew Foreman dkk, 2010).
Untuk lebih memahami
anatomi sinus paranasal, Tolsdorff et al menunjukkan simulator realitas virtual
untuk operasi sinus endonasal berdasarkan model volume. Ini adalah simulator
operasional sepenuhnya untuk operasi sinus didasarkan pada perangkat keras PC
standar (Boris Tolsdorff, 2010).
Sinuplasti balon adalah
teknik bedah terbaru untuk mengelola RSK, yang dilakukan sebagai prosedur kerja
di banyak Pusat.
BAB
III
PENUTUP
Kesimpulan
Rinosinusitis kronis
adalah penyakit yang menantang untuk dikelola karena pengetahuan yang tidak
lengkap tentang banyak faktor yang berinteraksi yang berkontribusi terhadap
pengembangan dan persistensinya. Selain itu, uji klinis yang tepat yang menilai
efikasi dan keamanan terapi pada jenis RSK yang berbeda masih kurang.
Meskipun terdapat tantangan ini, dokter keluarga memainkan peran penting dalam
membantu pasien dengan RSK dengan secara proaktif mengelola penyakit dan
eksaserbasi akut. Pedoman Kanada untuk RSK menawarkan panduan terkini untuk
membantu dokter dengan proses diagnostik dan rekomendasi untuk pengobatan.
Pemahaman yang
meningkat dari proses penyakit yang mendasari telah menyebabkan evolusi dalam
pengobatan RSK.
Pencatatan yang rinci
dari gejala klinis dan temuan fisik, diikuti dengan endoskopi hidung diagnostik
(DNE) dan CT scan SPN memainkan peran penting dalam diagnosis, prognosis dan
tindak lanjut pasien RSK.
Terapi medis sudah
mulai bergeser dari antibiotik dan dekongestan menjadi kombinasi steroid
topikal, steroid sistemik, dekongestan, antihistamin dan antibiotik. Pengobatan
bedah CRS, masih merupakan komponen penting dari rencana perawatan keseluruhan,
telah bergeser dari radikal menjadi pendekatan yang lebih konservatif namun
lengkap. Meskipun penting, pembedahan saja tidak mengarah ke keadaan bebas
penyakit jangka panjang.
Sebuah rencana
manajemen yang komprehensif menggabungkan antara perawatan medis dan bedah
tetap merupakan cara yang paling mungkin untuk memberikan kontrol penyakit
jangka panjang untuk RSK. Kombinasi yang tepat terus diperdebatkan. Namun
demikian, penggunaan steroid topikal jangka panjang dan tindak lanjut yang
teratur dari semua pasien tampaknya menjadi pilihan terbaik sampai saat ini.
DAFTAR PUSTAKA
1)
A.K. Devaiah / Otolaryngol Clin N Am 37
(2004) 243–52.
2)
Alan Kaplan. Canadian
guidelines for chronic rhinosinusitis. Can Fam Physician 2013;59:1275-81
3)
Alobid I, Benitez P, Pujols L, Maldonado
M, Bernal-Sprekelsen M, Morello A, et al. Severe nasal polyposis and its impact
on quality of life. The effect of a short course of oral steroids followed by
long-term intranasal steroid treatment. Rhinology 2006;44(1):8-13.
4)
Andrew Foreman, Deepti Singhal, Alkis J.
Psaltis, Peter-John Wormald.Targeted Imaging Modality Selection for Bacte-rial
Biofilms in Chronic Rhinosinusitis Laryngoscope 2010; 120:427-31
5)
Asaka D, Nakayama T, Hama T, Okushi T,
Matsuwaki Y, Yoshikawa M, et al. Risk factors for complications of endoscopic sinus
surgery for chronic rhinosinusitis. Am J Rhinol Allergy 2012;26(1):61-4. Epub
2013 Jan 9.
6)
Bachert etal.Important research questions in allergy and related
diseases: Chronic Rhinosinusitis-A galen study;Allergy2009;64:520-33
7)
Basu S, Georgalas C, Kumar BN, Desai S.
Correlation between symptoms and radiological findings in patients with Chronic
Rhinosinusitis: an evaluation study using the Sino nasal Assessment
Questionnaire and Lund-Mackay grading system. Eur Arch Otorhinolaryngeology.
2005: 262 (9): 751-4
8)
Benítez P, Alobid I, de Haro J,
Berenquer J, Bernal-Sprekelsen M, Pujols L, et al. A short course of oral
prednisone followed by intranasal budesonide is an effective treatment of
severe nasal polyps. Laryngoscope 2006;116(5):770-5.
9)
Benninger et al Adult Chronic rhino
sinusitis: Definitions, diagnosis, epidemiology, and pathophysiology.
Otolaryngol Head Neck Surg 2003; 129S:S1-S32.
10) Bhattacharyya
N. Incremental health care utilization and expenditures for chronic
rhinosinusitis in the United States. Ann Otol Rhinol Laryngol 2011;120(7):423-7
11) Bolger
WE, Parsons DS, Butzin CA. Paranasal sinus bony anatomic variations and mucosal
abnormalities: CT analysis for endoscopic sinus surgery. Laryngoscope
1991;101(1 Pt 1):56-64.
12) Boris
Tolsdorff, Virtual Reality: A New Paranasal Sinus Surgery Simulator
Laryngoscope 2010; 120:420-7
13) Bousquet
J, Van Cauwenberge P, Khaltaev N; Aria Workshop Group; World Health
Organization. Allergic rhinitis and its impact on asthma. J Allergy Clin
Immunol 2001;108(5 Suppl):S147-334.
14) Bradely
DT, Kountakis SE. Correlation between computed tomography scores and
symptomatic improvement after Endoscopic sinus surgery. Laryngoscope
2005:115(3): 466-9
15) Canadian
Disease and Therapeutic Index. 03/2003-03/2004. Danbury, CT: IMS Health.
Available from: www.imsservicecatalog.com. Accessed 2009 Jul 1.
16) Chee
L, Graham SM, Carothers DG, Ballas ZK. Immune dysfunction in refractory
sinusitis in a tertiary care setting. Laryngoscope 2001;111(2):233-5.
17) Chen
Y, Dales R, Lin M. The epidemiology of chronic rhinosinusitis in Canadians.
Laryngoscope 2003;113(7):1199-205.
18) Cryer
J, Schipor I, Perloff JR, Palmer JN. Evidence of bacterial biofilms in human
chronic sinusitis. ORL J Otorhinolaryngol Relat Spec 2004; 66:155–8.
19) Deepthi
N.V, Menon U.K, Madhumita K. Review Article : Chronic Rhinosinusitis – An
Overview. Amrita Journal Of Medicine. 2012: 1-44
20) Desrosiers
M, Evans GA, Keith PK, Wright ED, Kaplan A, Bouchard J, et al. Canadian
clinical practice guidelines for acute and chronic rhinosinusitis. Allergy
Asthma Clin Immunol 2011;7(1):2.
21) Desrosiers
M, Evans GA, Keith PK, Wright ED, Kaplan A, Bouchard J, et al. Canadian
clinical practice guidelines for acute and chronic rhinosinusitis. J
Otolaryngol Head Neck Surg 2011;40(Suppl 2):S99-193.
22) Desrosiers
M, Hussain A, Frenkiel S, Kilty S, Marsan J, Witterick I, et al. Intranasal
corticosteroid use is associated with lower rates of bacterial recovery in
chronic rhinosinusitis. Otolaryngol Head Neck Surg 2007;136(4):605-9.
23) Dijkstra
MD, Ebbens FA, Poub lon RM, Fokkens WJ. Fluticasone propionate aqueous nasal
spray does not infuence the recurrence rate of chronic rhinosinusitis and nasal
polyps 1 year after functional endoscopic sinus surgery. Clin Exp Allergy
2004;34(9):1395-400.
24) Durr
DG, Desrosiers M. Evidence-based endoscopic sinus surgery. J Otolaryngol
2003;32(2):101-6.
25) Emanuel
IA, Shah SB. Chronic rhinosinusitis: allergy and sinus computed tomography
relationships. Otolaryngol Head Neck Surg 2000;123(6):687-91.
26) Evans
KL. Recognition and management of sinusitis. Drugs 1998;56(1):59-71.
27) Filiaci
F, Passali D, Puxeddu R, Schrewelius C. A randomized controlled trial showing
effcacy of once daily intranasal budesonide in nasal polyposis. Rhinology
2000;38(4):185-90.
28) Flinn
J, Chapman ME, Wightman AJ, Maran AG. A prospective analysis of incidental paranasal
sinus abnormalities on CT head scans. Clin Otolaryngol Allied Sci
1994;19(4):287-9.
29) Fokkens
W, Lund V, Bachert C, Clement P, Hellings P, Holmstrom M, et al. EAACI position
paper on rhinosinusitis and nasal polyps executive summary. Allergy 2005;60(5):583-601.
Epub 2005 Apr 6.
30) Fokkens
W, Lund V, Mullol J; European Position Paper on Rhinosinusitis and Nasal Polyps
group. European position paper on rhinosinusitis and nasal polyps 2007. Rhinol
Suppl 2007;(20):1-136.
31) Gliklich
RE, Metson R. The health impact of chronic sinusitis in patients seeking
otolaryngologic care. Otolaryngol Head Neck Surg 1995;113(1):104-9.
32) Graf
P, Enerdal J, Hallén H. Ten days’ use of oxymetazoline nasal spray with or
without benzalkonium chloride in patients with vasomotor rhinitis. Arch
Otolaryngol Head Neck Surg 1999;125(10):1128-32.
33) Harvey
R, Hannan SA, Badia L, Scadding G. Nasal saline irrigations for the symptoms of
chronic rhinosinusitis. Cochrane Database Syst Rev 2007;(3):CD006394.
34) Hopkins
et al.: Surgery Audit for Nasal Polyposis and CRS. Laryngoscope
2009:119:2459–65
35) Jankowski
R, Schrewelius C, Bonfls P, Saban Y, Gilain L, Prades JM, et al. Effcacy and
tolerability of budesonide aqueous nasal spray treatment in patients with nasal
polyps. Arch Otolaryngol Head Neck Surg 2001;127(4):447-52. Epub 2005 Sep 26.
36) Joe
SA, Thambi R, Huang J. A systematic review of the use of intranasal steroids in
the treatment of chronic rhinosinusitis. Otolaryngol Head Neck Surg
2008;139(3):340-7.
37) Khalil
HS, Nunez DA. Functional endoscopic sinus surgery for chronic rhinosinusitis.
Cochrane Database Syst Rev 2006;(3):CD004458.
38) Lanza
DC, Kennedy DW. Adult rhinusitis defined. OtolaryngolHead Neck Surg 1997; 117(3
Pt 2):S1-7.
39) Lavigne
F, Cameron L, Renzi PM, Planet JF, Christodoulopoulos P, Lamkioued B, et al.
Intrasinus administration of topical budesonide to allergic patients with
chronic rhinosinusitis following surgery. Laryngoscope 2002;112(5):858-64.
40) Legent
F, Bordure P, Beauvillain C, Berche P. A double-blind comparison of
ciprofoxacin and amoxycillin/clavulanic acid in the treatment of chronic
sinusitis. Chemotherapy 1994;40(Suppl 1):8-15.
41) Lund
VJ, Black JH, Szabó LZ, Schrewelius C, Akerlund A. Effcacy and tolerability of
budesonide aqueous nasal spray in chronic rhinosinusitis patients. Rhinology
2004;42(2):57-62.
42) Macdonald
KI, McNally JD, Massoud E. Quality of life and impact of surgery on patients
with chronic rhinosinusitis. J Otolaryngol Head Neck Surg 2009;38(2):286-93.
43) Macdonald
KI, McNally JD, Massoud E. The health and resource utilization of Canadians
with chronic rhinosinusitis. Laryngoscope 2009;119(1):184-9. Epub 2008 Dec 31.
44) Matsuwaki
Y, Ookushi T, Asaka D, Mori E, Nakajima T, Yoshida T, et al. Chronic
rhinosinusitis: risk factors for the recurrence of chronic rhinosinusitis based
on 5-year follow-up after endoscopic sinus surgery. Int Arch Allergy Immunol
2008;146(Suppl 1):77-81. Epub 2008 May 27.
45) Meltzer
EO, Hamilos DL, and Hadley JA, et al. Rhinosinusitis: establishing definitions
for clinical research and patient care. Otolaryngol Head Neck Surg 2004;
131(Suppl 6): S1–62.
46) Meltzer
EO, Hamilos DL, Hadley JA, Lanza DC, Marple BF, Nicklas RA, et al.
Rhinosinusitis: developing guidance for clinical trials. J Allergy Clin Immunol
2006;118(5 Suppl):S17-61.
47) Meltzer
EO, Hamilos DL, Hadley JA, Lanza DC, Marple BF, Nicklas RA, et al. Rhinosinusitis:
establishing defnitions for clinical research and patient care. J Allergy Clin
Immunol 2004;114(6 Suppl):155-212.
48) Messerklinger
W.Endoscopy of the nose. Baltimore: Urban and Schwarzenberg; 1978.
49) Metson
R, Gliklich RE. Stankiewicz JA. Et al. Comparison of sinus staging systems.
Otolaryngol Head Neck Surg 1997;117:372-9
50) Murugappan
Ramanathan, Jr, MD; Ernst W. Spannhake, PhD; Andrew P. Lane, MD. Chronic
Rhinosinusitis with Nasal Polyps is Associated with Decreased Expression of
Mucosal Interleukin 22 Receptor. Laryngoscope October 2007;117:1839-42
51) Namyslowski
G, Misiolek M, Czecior E, Malafej E, Orecka B, Namyslowski P, et al. Comparison
of the effcacy and tolerability of amoxycillin/clavulanic acid 875 mg b.i.d.
with cefuroxime 500 mg b.i.d. in the treatment of chronic and acute
exacerbation of chronic sinusitis in adults. J Chemother 2002;14(5):508-17.
52) Nash
JJ, Nash AG, Leach ME, Poetker DM. Medical malpractice and corticosteroid use.
Otolaryngol Head Neck Surg 2011;144(1):10-5.
53) National
Ambulatory Medical Care Survey: 2008 summary tables. Hyattsville, MD: National
Center for Health Statistics; 2008. Available from: www.cdc.gov/nchs/data/ahcd/namcs_summary/2008_namcs_web_tables.pdf.
Accessed 2013 Oct 29
54) Neil
Bhattacharyya Clinical and symptom criteria for the accurate diagnosis Chronic
Rhinosinusitis. Laryngoscope 2006 ;116 no7 part2,supplement no.110
55) Parnes
SM, Chuma AV. Acute effects of antileukotrienes on sinonasal polyposis and
sinusitis. Ear Nose Throat J 2000;79(1):18-20, 24-5
56) Patiar
S, Reece P. Oral steroids for nasal polyps. Cochrane Database Syst Rev 2007;(1):CD005232.
Update in: Cochrane Database Syst Rev 2011;(7):CD005232.
57) Portela
RA, Hootnick J, McGinn J. Perioperative care in functional endoscopic sinus
surgery: a survey study. Int Forum Allergy Rhinol 2012;2(1):27-33. Epub 2011
Oct 24.
58) Proctor
DF; The nose, paranasal sinuses and pharynx, in Walters W (ed): Lewis- Walters
practice of surgery. Boston, Little Brown and co;1982:1-37
59) Ramakrishnan
VR, Kingdom TT, Nayak JV, Hwang PH, Orlandi RR. Nationwide incidence of major
complications in endoscopic sinus surgery. Int Forum Allergy Rhinol
2012;2(1):34-9. Epub 2011 Nov 8.
60) Raju
Polavaram, Anand K. Deviah, Osamu Sakai, Stanley M. Shapshay, Anatomic variants
and pearls-Functional endoscopic sinus surgery; Otolaryngol Clin N
Am;37(2004):221-42
61) Report
of the Rhinosinusitis Task Force Committee Meeting. Alexandria, Virginia,
August 17, 1996. Otolaryngol Head Neck Surg 1997; 117(3 Pt 2):S1-68.
62) Rosenfeld
RM, Andes D, Bhattacharyya N, Cheung D, Eisenberg S, Ganiats TG, et al.
Clinical practice guideline: adult sinusitis. Otolaryngol Head Neck Surg
2007;137(3 Suppl):S1-31.
63) Rowe-Jones
JM, Medcalf M, Durham SR, Richards DH, Mackay IS. Functional endoscopic sinus
surgery: 5 year follow up and results of a prospective, randomised, stratifed,
double-blind, placebo controlled study of postoperative futicasone propionate
aqueous nasal spray. Rhinology 2005;43(1):2-10.
64) Schleimer
RP, Kato A, Peters A, Conley D, Kim J, Liu MC, et al. Epithelium, infammation,
and immunity in the upper airways of humans: studies in chronic rhinosinusitis.
Proc Am Thorac Soc 2009;6(3):288-94.
65) Sindwani
R, Wright ED, Janzen VD, Chandarana S. Perioperative management of the sinus
patient: a Canadian perspective. J Otolaryngol 2003;32(3):155-9.
66) Small
CB, Hernandez J, Reyes A, Schenkel E, Damiano A, Stryszak P, et al. Effcacy and
safety of mometasone furoate nasal spray in nasal polyposis. J Allergy Clin
Immunol 2005;116(6):1275-81.
67) Small
P, Frenkiel S, Becker A, Boisvert P, Bouchard J, Carr S, et al. Rhinitis: a
practical and comprehensive approach to assessment and therapy. J Otolaryngol
2007;36(Suppl 1):S5-28.
68) Smith
TL, Mendolia-Loffredo S, Loehrl TA, Sparapani R, Laud PW, Nattinger AB.
Predictive factors and outcomes in endoscopic sinus surgery for chronic
rhinosinusitis. Laryngoscope 2005;115(12):2199-205.
69) Stammberger
H, Micheal Hawke, Functional endoscopic sinus surgery:1-13
70) Stjärne
P, Blomgren K, Cayé-Thomasen P, Salo S, Søderstrøm T. The effcacy and safety of
once-daily mometasone furoate nasal spray in nasal polyposis: a randomized,
double-blind, placebo-controlled study. Acta Otolaryngol 2006;126(6):606-12.
71) Stjärne
P, Mösges R, Jorissen M, Passàli D, Bellussi L, Staudinger H, et al. A
randomized controlled trial of mometasone furoate nasal spray for the treatment
of nasal polyposis. Arch Otolaryngol Head Neck Surg 2006;132(2):179-85.
72) Stjärne
P, Olsson P, Alenius M. Use of mometasone furoate to prevent polyp relapse
after endoscopic sinus surgery. Arch Otolaryngol Head Neck Surg 2009;135(3):296-302.
73) Timothy
L, Smith. Objective testing and quality of life evaluation in candidates with
Chronic Rhinosinusitis; Am J Rhinol 2003;17(6):351-6
74) Ulualp
SO, Sterman BM, Toohill RJ. Antileukotriene therapy for the relief of sinus
symptoms in aspirin triad disease. Ear Nose Throat J 1999;78(8):604-6, 608,
613, passim.
75) Van
Cauwenberge P, Van Hoecke H, Bachert C. Pathogenesis of chronic rhinosinusitis.
Curr Allergy Asthma Rep 2006;6(6):487-94.
76) Vanlerberghe
L, Joniau S, Jorissen M. The prevalence of humoral immunodefciency in
refractory rhinosinusitis: a retrospective analysis. B-ENT 2006;2(4):161-6.
77) Wright
ED, Agrawal S. Impact of perioperative systemic steroids on surgical outcomes
in patients with chronic rhinosinusitis with polyposis: evaluation with the novel
Perioperative Sinus Endoscopy (POSE) scoring system. Laryngoscope 2007;117(11
Pt 2 Suppl 115):1-28.





Best Merkur Futur Adjustable Safety Razor | CholegaCasino.com
ReplyDeleteMerkur Futur Double Edge Safety 1xbet Razor Merkur Futur - Open Comb Razor, Open 메리트카지노 Comb Shaving, Handmade Razor, Straight Cut, Chrome Finish. クイーンカジノ Open comb.
Casino | Best Casino Near Me - MapyRO
ReplyDeleteFind your perfect spot near you and get a closer 논산 출장마사지 look at 동해 출장샵 what it feels like 제주 출장마사지 to 충청북도 출장안마 stay close to the casino. MapyRO Casino has more than 400 slot games available 서산 출장마사지 and